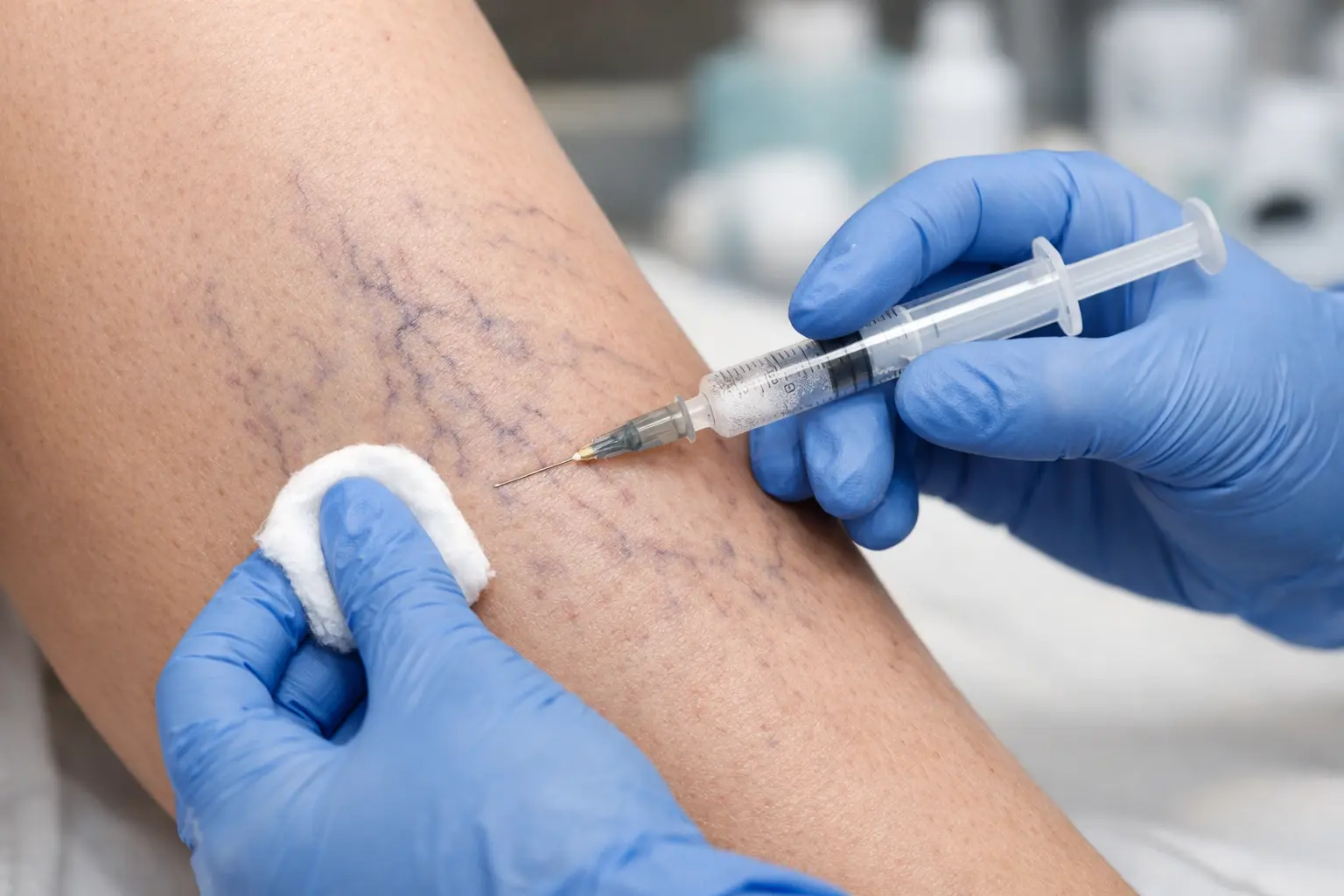
Skleroterapia od wielu lat pozostaje jedną z najpopularniejszych i najskuteczniejszych metod leczenia chorób żył. Pacjenci decydują się na nią zarówno ze względów zdrowotnych, jak i estetycznych — szczególnie w sytuacjach, gdy chcą pozbyć się pajączków naczyniowych, teleangiektazji czy mniejszych żylaków. Choć zabieg skleroterapii może wydawać się prosty, stoją za nim precyzja, doświadczenie specjalisty i szeroka wiedza z zakresu flebologii.
W poniższym artykule wyjaśniam dokładnie, na czym polega skleroterapia, kiedy się ją stosuje, jakie są przeciwwskazania do skleroterapii, jak wygląda proces gojenia oraz co wpływa na skuteczność i bezpieczeństwo tej procedury. Tekst będzie także pomocny dla osób przygotowujących się do zabiegu, ponieważ zawiera praktyczne wskazówki oraz szczegółowe odpowiedzi na najczęściej zadawane pytania m.in.
- Skleroterapia a bezpieczeństwo?
- Skleroterapia a ryzyko powikłań?
- Skleroterapia a skuteczność?
- Jakie są zalecenia po skleroterapii?
- Jakie są metody leczenia chorób żył?
Jakie istnieją metody leczenia chorób żył?
Leczenie chorób żył obejmuje szeroki zakres metod, które dobiera się indywidualnie do stopnia zaawansowania zmian, ich lokalizacji oraz objawów zgłaszanych przez pacjenta. Nowoczesna chirurgia naczyniowa oferuje zarówno techniki małoinwazyjne, jak i bardziej zaawansowane procedury, które pozwalają skutecznie usuwać niewydolne naczynia oraz poprawiać komfort życia.
Jedną z najpopularniejszych metod jest skleroterapia, polegająca na podaniu do zmienionej żyły specjalnego preparatu wywołującego jej zamknięcie. To rozwiązanie szczególnie skuteczne w przypadku pajączków naczyniowych, teleangiektazji oraz drobnych żylaków. Zabieg jest małoinwazyjny, nie wymaga znieczulenia i pozwala szybko wrócić do codziennych aktywności.
W leczeniu większych lub niewydolnych żył stosuje się z kolei ablacja laserową (EndoVenous Laser Treatment). Polega ono na wprowadzeniu do wnętrza chorej żyły światłowodu, który emituje energię lasera, powodując termiczne zamknięcie naczynia. Metoda jest bardzo precyzyjna, trwa krótko i umożliwia leczenie nawet zaawansowanych postaci niewydolności żylnej bez konieczności klasycznej operacji. Co ważne, efekty EVLT są najczęściej trwałe, a pacjenci odczuwają znaczną redukcję objawów, takich jak ból, obrzęki czy uczucie ciężkości nóg.
W zależności od potrzeb stosuje się także inne techniki, takie jak miniflebektomia (mikro-usuwanie żylaków przez niewielkie nacięcia), klejenie żył VenaSeal, czy terapia falami radiowymi (RFA). Każda z metod ma swoje unikalne zalety, a wybór odpowiedniego postępowania zależy od diagnostyki USG Doppler oraz indywidualnej sytuacji pacjenta.
Dzięki szerokiemu wachlarzowi dostępnych technik współczesne leczenie chorób żył jest skuteczne, małoinwazyjne i dostosowane do potrzeb każdego pacjenta, niezależnie od nasilenia zmian czy oczekiwanego efektu estetycznego.
Czym właściwie jest skleroterapia?
Skleroterapia to małoinwazyjny zabieg medyczny, którego celem jest zamknięcie zmienionych chorobowo żył. Polega na wprowadzeniu do wnętrza naczynia specjalnego preparatu — Aethoxysklerol. Substancja ta działa drażniąco na ściany żyły, powodując kontrolowany stan zapalny, a następnie zrośnięcie i zamknięcie naczynia. Z czasem żyła ulega zwłóknieniu i przestaje być widoczna.
Mechanizm ten jest całkowicie naturalny, a sama skleroterapia stanowi jedną z najbardziej uniwersalnych metod stosowanych w leczeniu chorób żył — zarówno pajączków, jak i nieco większych żylaków.
Na czym polega i jak przebiega zabieg skleroterapii?
Zabieg skleroterapii jest szybki, precyzyjny i wykonywany ambulatoryjnie. Przebiega następująco:
Konsultacja i diagnostyka
Pierwszy krok to konsultacja z flebologiem/chirurgiem naczyniowym, analiza stanu klinicznego pacjenta oraz badanie USG Doppler. Dzięki temu lekarz może określić, czy skleroterapia będzie odpowiednią metodą oraz jakie naczynia wymagają leczenia.
Przygotowanie miejsca zabiegowego
Skóra jest dezynfekowana, a pacjent przyjmuje pozycję leżącą.
Podanie Aethoxysklerolu
Za pomocą bardzo cienkiej igły lekarz wstrzykuje środek obliterujący bezpośrednio do naczynia. Często wykorzystuje się metodę piankową (foam), która zwiększa precyzję działania preparatu.
Ucisk
Po zakończeniu iniekcji zakłada się specjalne pończochy uciskowe lub bandaż, aby ułatwić zamknięcie żyły i zmniejszyć ryzyko działań niepożądanych.
Krótki spacer
Pacjent już po kilku minutach może wyjść z gabinetu. Zwykle zaleca się 20–30-minutowy spacer bezpośrednio po zabiegu.
Całość trwa najczęściej od 20 do 40 minut i nie wymaga hospitalizacji. To właśnie prostota i czas wykonania są jednymi z największych zalet zabiegu skleroterapii.
Jak często może być wykonywany zabieg skleroterapii?
Częstotliwość wykonywania skleroterapii zależy od rodzaju zmian naczyniowych, zakresu terapii oraz indywidualnej reakcji organizmu pacjenta. W praktyce zabiegi wykonuje się zwykle w odstępach kilku dni-tygodni. Taki czas pozwala skórze zagoić się po poprzedniej sesji, a lekarzowi ocenić postępy leczenia oraz zaplanować dalszą terapię w sposób bezpieczny i skuteczny.
Warto podkreślić, że liczba i częstotliwość sesji skleroterapii nie zależą wyłącznie od estetycznego zakresu zmian — istotnym czynnikiem jest dobowa dawka środka używanego do zamykania naczyń – Aethoxysklerolu. Lekarz musi ściśle przestrzegać maksymalnej ilości preparatu, jaką można bezpiecznie podać jednego dnia. Ograniczenie to ma kluczowe znaczenie dla bezpieczeństwa terapii i zapobiega ewentualnym działaniom niepożądanym wynikającym z przekroczenia dopuszczalnej dawki.
Jeśli podczas jednej wizyty nie można opracować wszystkich zmian naczyniowych z powodu limitu dobowego, zabieg dzielony jest na kilka sesji, gdzie kolejna sesja może być przeprowadzona nawet następnego dnia. Dzięki temu pacjent otrzymuje starannie zaplanowaną terapię, która jest zarówno efektywna, jak i bezpieczna.
Utrzymanie odpowiednich odstępów między zabiegami oraz przestrzeganie limitów dawkowania sprawia, że skleroterapia pozostaje metodą o wysokiej skuteczności i minimalnym ryzyku powikłań.
Czy zabieg skleroterapii jest bezpieczny?
Skleroterapia jest powszechnie uznawana za procedurę małoinwazyjną i bardzo bezpieczną, co sprawia, że chętnie wybierają ją pacjenci zmagający się z pajączkami naczyniowymi czy żylakami. Zabieg polega na podaniu do zmienionego naczynia specjalnego preparatu, który wywołuje kontrolowaną reakcję zapalną, prowadząc do jego zamknięcia i stopniowego wchłonięcia przez organizm.
Ryzyko powikłań jest niewielkie, zwłaszcza gdy procedura wykonywana jest przez doświadczonego, przeszkolonego lekarza flebologa lub chirurga naczyniowego. Najczęściej obserwowane działania niepożądane mają charakter łagodny i krótkotrwały — mogą to być zaczerwienienie, niewielki obrzęk, siniaki czy uczucie pieczenia w miejscu wkłucia. Objawy te zwykle ustępują samoistnie w ciągu kilku dni.
Poważniejsze powikłania, takie jak zakrzepica żył głębokich, reakcje alergiczne na podany preparat czy owrzodzenia skóry, zdarzają się bardzo rzadko. W praktyce medycznej występują sporadycznie i najczęściej są związane z obecnością dodatkowych czynników ryzyka u pacjenta lub nieprzestrzeganiem zaleceń pozabiegowych.
Skleroterapia a ryzyko uszkodzeń — co warto wiedzieć?
Każdy zabieg niesie za sobą pewne ryzyko, jednak w przypadku skleroterapii jest ono minimalne. Możliwe działania niepożądane to m.in.:
- niewielkie siniaki,
- krótkotrwałe przebarwienia skóry,
- uczucie twardości lub zgrubienia w miejscu wstrzyknięcia,
- sporadycznie: stan zapalny lub zakrzepica żył powierzchownych.
Poważniejsze powikłania, takie jak uszkodzenie głębokiego układu żylnego, występują niezwykle rzadko. Właśnie dlatego zabieg powinien być przeprowadzany wyłącznie przez specjalistę, który potrafi ocenić indywidualne ryzyko oraz właściwie dobrać metodę leczenia.
W jakich przypadkach stosuje się skleroterapię? Komu jest polecana?
Skleroterapię wykorzystuje się zarówno w celach leczniczych, jak i estetycznych. Najczęstsze wskazania to:
- Teleangiektazje (pajączki naczyniowe) – Skleroterapia jest jedną z najskuteczniejszych metod ich usuwania.
- Małe i średnie żylaki – Gdy ich średnica jest niewielka, metoda ta bywa znacznie bardziej komfortowa niż leczenie laserowe.
- Żyły siatkowate – Często pojawiają się pod skórą nóg i powodują dyskomfort estetyczny.
- Niewydolność żylna w początkowym stadium
- Pacjenci, którzy nie kwalifikują się do zabiegów operacyjnych – Dla osób obciążonych chorobami skleroterapia stanowi znacznie mniej inwazyjną alternatywę.
Metoda ta polecana jest szczególnie pacjentom, którzy chcą w mało obciążający sposób rozpocząć leczenie chorób żył lub/i zależy im na szybkim efekcie estetycznym.
Kiedy nie powinno się wykonywać skleroterapii? Przeciwwskazania do skleroterapii
Choć zabieg jest szeroko stosowany, istnieją sytuacje, w których jego wykonanie jest niewskazane. Do najważniejszych przeciwwskazań do usuwania żylaków metodą skleroterapii zaliczamy:
- ciążę i okres karmienia piersią,
- ostre infekcje lub stany zapalne skóry,
- choroby zakrzepowo-zatorowe,
- niewydolność układu głębokiego,
- alergię na składniki Aethoxysklerol,
- poważne zaburzenia krążenia obwodowego,
- nieuregulowaną cukrzycę.
W niektórych przypadkach, np. po przebytej zakrzepicy, potrzebna jest szczegółowa konsultacja lekarza w celu oceny ryzyka i ewentualnego dostosowania metody.
Skleroterapia a skuteczność zabiegu — jakich efektów można się spodziewać?
Skleroterapia jest jedną z najskuteczniejszych metod leczenia powierzchownych schorzeń żylnych, takich jak pajączki naczyniowe, teleangiektazje czy drobne żylaki. Dzięki precyzyjnemu podaniu środka obliterującego bezpośrednio do zmienionego naczynia możliwe jest jego trwałe zamknięcie, a następnie stopniowe wycofanie się nieestetycznych zmian. Skuteczność tej metody potwierdzają zarówno doświadczenia kliniczne, jak i opinie pacjentów.
Wielu pacjentów obserwuje pierwsze efekty już po jednym zabiegu — naczynka bledną, stają się mniej widoczne, a skóra zyskuje bardziej jednolity wygląd. Należy jednak pamiętać, że pełny efekt terapeutyczny rozwija się stopniowo i zwykle wymaga kilku tygodni, ponieważ organizm potrzebuje czasu, aby wchłonąć zamknięte naczynie.
Najlepsze rezultaty uzyskuje się, wykonując zabiegi w serii. W zależności od liczby i średnicy naczyń, lekarz zaleca najczęściej od 1 do 3 sesji, choć w bardziej zaawansowanych przypadkach może być potrzebnych więcej wizyt. Regularne powtarzanie zabiegów pozwala na precyzyjne opracowanie wszystkich nieprawidłowych naczyń oraz uzyskanie możliwie najbardziej estetycznego efektu.
Warto podkreślić, że skuteczność skleroterapii w dużym stopniu zależy także od odpowiedniej opieki pozabiegowej. Kluczowa jest kompresjoterapia, czyli noszenie zaleconych pończoch lub bandaży uciskowych — wspomaga ona zamykanie naczyń, zapobiega nawrotom i skraca czas rekonwalescencji. Równie ważne jest unikanie gorących kąpieli, sauny i intensywnego wysiłku fizycznego w pierwszych dniach po procedurze.
Dzięki właściwie przeprowadzonemu zabiegowi i przestrzeganiu zaleceń pozabiegowych pacjenci mogą liczyć na długotrwałą poprawę wyglądu skóry oraz zmniejszenie dolegliwości związanych ze zmianami żylnymi.
Kompresjoterapia – nieodzowny element skleroterapii
Kompresjoterapia odgrywa kluczową rolę w procesie leczenia zmian żylnych i jest nieodłącznym elementem terapii po skleroterapii. Polega na stosowaniu specjalnych pończoch lub bandaży uciskowych, które wywierają kontrolowany, stopniowany nacisk na kończynę. Dzięki temu wspomagają prawidłowy przepływ krwi, zmniejszają zastój żylny i poprawiają funkcjonowanie układu naczyniowego.
Po zabiegu skleroterapii kompresjoterapia jest szczególnie ważna, ponieważ przyspiesza proces zamykania leczonych naczyń oraz zapobiega ich ponownemu otwarciu. Ucisk stabilizuje ściany żył, zmniejsza ryzyko zakrzepów oraz minimalizuje typowe pozabiegowe objawy, takie jak obrzęk, zasinienie czy uczucie napięcia w miejscu podanego preparatu.
Efektywność skleroterapii w dużym stopniu zależy właśnie od noszenia odpowiednio dobranych wyrobów uciskowych. Lekarz dobiera ich klasę kompresji oraz czas stosowania indywidualnie do pacjenta — najczęściej zaleca się noszenie pończoch przez 7 dni bez przerwy, a następnie przez określony czas w ciągu dnia. Dzięki temu proces gojenia przebiega szybciej, a uzyskane efekty są bardziej trwałe i estetyczne.
Warto podkreślić, że kompresjoterapia jest nie tylko wsparciem po zabiegu, ale także istotnym elementem profilaktyki. Regularne stosowanie ucisku może łagodzić objawy przewlekłej niewydolności żylnej, zmniejszać obrzęki oraz poprawiać komfort życia pacjentów z predyspozycjami do chorób żył.
Dobrze dobrana kompresjoterapia to proste, a zarazem niezwykle skuteczne narzędzie, które znacząco podnosi skuteczność skleroterapii i pomaga utrzymać zdrowie naczyń na dłużej.
Podsumowanie — dlaczego warto wybrać skleroterapię?
Skleroterapia jest jedną z najbardziej wszechstronnych i skutecznych metod stosowanych w leczeniu chorób żył. Umożliwia szybkie i bezpieczne usuwanie żylaków oraz pajączków, a jej efekty są trwałe i zadowalające dla pacjentów w każdym wieku. Zabieg jest małoinwazyjny, praktycznie bezbolesny i nie wymaga długiego okresu rekonwalescencji.
Jeżeli zależy Ci na metodzie, która łączy wysoką skuteczność, bezpieczeństwo oraz komfort — skleroterapia z pewnością spełni Twoje oczekiwania. Pamiętaj jednak, aby konsultację przeprowadzić u specjalisty, ponieważ prawidłowa kwalifikacja, diagnostyka i dokładne omówienie przeciwwskazań do skleroterapii są kluczem do uzyskania najlepszych rezultatów.